Artículo
Artículo de revisión. Cronoterapia en hipertensión arterial
Resumen
El perfil de la presión arterial (PA), así como el impacto que sus modificaciones inducen sobre el riesgo vascular es bien conocido. A partir de la implementación del monitoreo ambulatorio de la presión arterial (MAPA) se ha logrado contribuir en gran medida al conocimiento de estos parámetros y perfiles en las 24 hs. del día. Mediante la corrección en el horario de la administración de fármacos se puede lograr que alguno de los componentes del perfil tensional que presentan mejor correlación con el riesgo, entre ellos la falta del descenso nocturno y el ascenso brusco matinal de la presión, logren mejorar el control de la hipertensión arterial.
Abstract
The blood pressure (BP) profile, as well as the impact that its modifications induce on vascular risk, is well known. From the implementation of ambulatory blood pressure monitoring (ABPM), it has been possible to contribute to a great extent to the knowledge of these parameters and profiles in 24 hours. of the day By correcting the timing of drug administration, it can be achieved that some of the components of the blood pressure profile that present a better correlation with risk, among them the lack of nocturnal drop and the sudden rise in blood pressure in the morning, improve control. of arterial hypertension.
Palabras clave: Cronoterapia – Hipertensión arterial–Riesgo vascular
Keywords: Chronotherapy – Arterial hypertension – Vascular risk
Fecha de recepción: 23/01/2023
Fecha de aceptación: 14/06/2023
- INTRODUCCIÓN
La hipertensión arterial (HTA) es el factor de riesgo cardiovascular que más claramente se correlaciona con la progresión de enfermedad cardio, reno y cerebrovascular. La Organización Mundial de la Salud (OMS) estima que la HTA causa el 51% de las muertes por accidente cerebrovascular (ACV) y el 45% de las muertes por enfermedad coronaria (EC) en el mundo, fundamentalmente en los países de ingresos medianos y altos (1).
En nuestro país según el estudio RENATA 2, la prevalencia de la HTA es de alrededor del 36,3%, en coincidencia con los reportes de la OMS para la región, agregándose además según el mismo estudio que el grado de desconocimiento y control de la enfermedad rondan en cifras cercanas al 38,8% y 30% respectivamente, datos de por si verdaderamente alarmantes (2).
Se define hipertenso controlado a aquellos pacientes cuyos controles en el término de un año se encuentran por debajo de las cifras de 140 y/o 90 mmhg para sistólica y/o diastólica respectivamente. Entre los motivos de insuficiente control de la HTA se mencionan causas inherentes al paciente, al médico, al sistema de salud.
Otro concepto a tener en cuenta es el de la hipertensión refractaria (HTAR) definida como la condición presente que a pesar de una terapéutica farmacológica con 3 medicamentos antihipertensivos en dosis adecuadas (incluyendo un diurético) no logra las cifras de control referidas previamente es decir menor a 140 y/o 90 mmhg (3).
Entre las causas a revisar tanto en lo que al médico corresponde o la HTAR, surge la necesidad de repasar conceptos como “ritmo circadiano” y “cronoterapia”.
- RITMO CIRCADIANO
Los ritmos circadianos son oscilaciones biológicas, de las variaciones de una función en las 24 horas del día. Desde el punto de vista fisiológico la frecuencia cardiaca (FC) o la presión arterial (PA) entre otras, acompañan al ritmo circadiano, presentando durante la noche un descenso respecto del día de alrededor de un 15% siendo este patrón mediado por factores endocrinos, metabólicos, neurológicos y medioambientales (4).
La relación entre enfermedad cardiovascular y ritmo circadiano está bien establecida siendo por ejemplo que a primeras horas de la mañana se produce un aumento de la agregabilidad plaquetaria, un estado hipercoagulabilidad, así como una activación del Sistema Nervioso Simpático (SNS) y del Sistema Renina Angiotensina Aldosterona (SRAA), mecanismos todos ellos que conducen a una situación protrombótica, proarritmogénica y presora, que condiciona un incremento en el riesgo de sufrir complicaciones cardiovasculares agudas como accidentes cerebrovasculares (ACV) o infartos agudos de miocardio (IAM) (5).
En lo que a la PA se refiere el patrón circadiano fisiológico o “normal” se corresponde con un descenso nocturno entre el 10 y 20% frente a la PA diurna denominándose este patrón como “dipper”.
La ausencia del descenso nocturno fisiológico se denomina patrón “non dipper” relacionándose este con un aumento en el riesgo cardiovascular. Esta curva clásica que definimos como patrón dipper puede alterarse en diversas situaciones como en la insuficiencia renal o los trastornos endocrinos incluida la diabetes, el síndrome de apnea obstructiva del sueño (SAOS) solo por mencionar algunas.
A partir de la utilización del MAPA se ha permitido describir una variación de la PA a lo largo del día relacionada con la secuencia de actividad diurna y descanso nocturno del individuo (ver fig. 1).
De acuerdo a la variabilidad de la PA respecto al ritmo circadiano normal, se describen entonces tres patrones anormales de variaciones de la presión arterial durante el sueño: non dipper, dipper reverso o raiser y dipper extremo o acentuado (ver fig. 2). En base a este concepto se puede concluir que los efectos deletéreos de la HTA sobre el sistema cardiovascular son reflejos y están determinados, no solo por el grado de elevación de la presión arterial, sino por la magnitud de la variabilidad de la misma en el período de 24 horas (6).
En estudios realizados con el objetivo de identificar los factores responsables de estas modificaciones, se observó que durante las primeras horas de la mañana tienen lugar alteraciones, como se mencionó previamente, el aumento de la agregación plaquetaria, de la presión arterial, de la frecuencia cardíaca, de la secreción de catecolaminas, del tono simpático, y de los valores plasmáticos de cortisol.
El principal determinante del patrón circadiano parece ser el sistema nervioso simpático. En estudios en los que se hicieron mediciones seriadas de catecolaminas plasmáticas durante las 24 h se indica que los valores de noradrenalina y adrenalina siguen un patrón similar al de la presión arterial.
El aumento de la actividad simpática durante el despertar puede ser un factor importante en la producción de un agudo y rápido aumento de la presión arterial por la mañana (7). Es interesante destacar el aumento de la presión arterial antes del despertar, hecho que no ha sido constatado con la frecuencia cardíaca, que presenta su pico matinal justo después de despertarse el individuo. Sin embargo, la frecuencia cardíaca presenta una variación a lo largo del día en individuos hipertensos similar a la de los individuos con presión arterial normal, de forma anómala a la de la presión arterial. La frecuencia cardíaca sufre un aumento brusco durante la mañana hasta alcanzar un pico, alrededor del mediodía, cayendo entonces de manera progresiva hasta alcanzar su valor más bajo a las cuatro de la madrugada, empezando, posteriormente a aumentar después del despertar.
El mayor tono vascular que ocurre durante la mañana puede empeorar la reducción del flujo sanguíneo producido por una estenosis arterial. Mayor presión arterial y mayor tono arterial pueden conducir a un mayor estrés del flujo, aumentando la posibilidad de rotura de la placa y predisponiendo a una mayor deposición plaquetaria en la superficie vascular. La viscosidad sanguínea aumentada, la agregación plaquetaria acentuada (resultante de la adopción de la posición erecta) y la insuficiente acción antagonista del sistema fibrinolítico endógeno durante estas horas pueden producir un estado de relativa hipercoagulabilidad. Esta tendencia protrombótica puede contribuir a la progresión de una pequeña trombosis mural hacia una oclusión arterial. Además, en este período matinal, los altos valores circulantes de cortisol pueden contribuir a aumentar la sensibilidad de las coronarias a la acción de las catecolaminas que se encuentran muy elevadas después del acto de levantarse (8).
- CRONOTERAPIA
A pesar de que la incidencia de IAM y ACV son mayores durante las primeras horas de la mañana, es probable que estos procesos fisiológicos que estarían funcionando como factores desencadenantes del infarto, también existan en otras horas del día. Así, este pico matinal podría simplemente explicarse por el sincronismo de esos factores. En otras horas del día, la incidencia de esos potenciales factores desencadenantes se distribuye de manera aleatoria, sin que se observen otros picos prominentes.
La cronoterapia de la HTA precisamente toma en cuenta los aspectos clínicos relevantes de la variación de la presión arterial a lo largo del día; en concreto, la elevación matutina y el descenso durante el período de descanso nocturno, así como las posibles modificaciones en las características farmacocinéticas y farmacodinámicas de los fármacos antihipertensivos en función del instante circadiano de su administración. Las diferencias dependientes de la hora de ingesta en la cinética (es decir, cronocinética) y los efectos tanto beneficiosos como adversos (cronodinámica) de los fármacos antihipertensivos son actualmente bien conocidos (9)
Solo por mencionar algunos ejemplos: el patrón de variación circadiano de la PA claramente alterado en pacientes hipertensos con fallo renal crónico sólo se normaliza cuando se administra por ejemplo amlodipina en horario vespertino en lugar de la mañana, por su parte, la curva dosis-respuesta, la cobertura terapéutica y la eficacia de la doxazosina dependen marcadamente del instante circadiano de administración del fármaco (10) y en otro ejemplo, la administración de valsartán a la hora de acostarse, pero no a la hora de levantarse, mejora significativamente la relación de medias diurna/nocturna de la presión arterial. De esta forma la hora óptima de administración de valsartán podría elegirse en función del perfil circadiano basal dipper o no-dipper de cada paciente para una mejor eficacia terapéutica y reducción del riesgo cardiovascular (11).
Otro ensayo, el J-TOP (JapanMorning Surge-Target OrganProtection) que incluyo 450 pacientes demostró que la reducción de la presión arterial nocturna en el domicilio con una dosis vespertina del bloqueador del receptor de angiotensina candesartán se correlacionó significativamente con una disminución de la masa ventricular izquierda y la microalbuminuria (12).
La cronoterapia entonces proporciona soluciones para el tratamiento individualizado en función del perfil circadiano de presión arterial de cada paciente y podría así suponer un nuevo avance hacia una mejora en la optimización del control de presión arterial y en la reducción del riesgo cardiovascular.
- CONCLUSIÓN
La HTA es una enfermedad de alta prevalencia en nuestro país. Su grado de conocimiento y control son muy bajos respecto al de otras enfermedades crónicas no transmisibles. Dentro de las causas de falta de control se menciona la irregularidad en la toma de medicación por parte del paciente, y la escasa información sobre la cronobiología y la cronoterapia por parte de los equipos de salud.
La cronoterapia de la HTA toma en cuenta los aspectos clínicos relevantes de la variación de la presión arterial a lo largo del día; en concreto, la elevación matutina y el descenso durante el período de descanso nocturno, así como las posibles modificaciones en las características farmacocinéticas y farmacodinámicas de los fármacos antihipertensivos en función del instante circadiano de su administración. La cronoterapia proporciona soluciones para el tratamiento individualizado en función del perfil circadiano de presión arterial de cada paciente y podría así suponer un nuevo avance hacia una mejora en la optimización del control de presión arterial y en la reducción del riesgo cardiovascular.

Fig.1 Ritmo circadiano de la PA
La figura representa el patrón circadiano normal de la PA, es decir, los cambios en la presión arterial observados en personas normotensas durante un período de 24 horas. El patrón circadiano normal se caracteriza por una caída de ~10% a 20% en la presión arterial durante la noche (bajada nocturna) seguida de un fuerte aumento de la presión arterial en las primeras horas de la mañana (aumento de la presión arterial por la mañana), que generalmente coincide con el momento del despertar del individuo.
Michael A. Weberet al Thecircadianbloodpressurepattern in ambulatory normal subjects, The American Journal of Cardiology, Volume 54, Issue 1, 1984, Pages 115-119
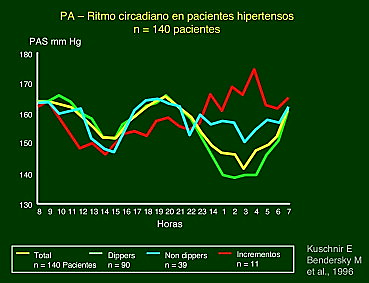
Fig. 2 Patrones de ritmo circadiano en hipertensos no tratados
La línea amarilla representa el promedio de todos los pacientes, con un descenso a la siesta, y luego el descenso nocturno, seguido del ascenso brusco matinal. Se puede observar también que una mayoría de los hipertensos presentan comportamiento dipper, aunque hay pacientes nondippers y una minoría de pacientes (7%) invierten el ritmo, con ascenso nocturno.
- Bendersky, y col. Cronoterapia en hipertensión arterial, Hipertensión y Riesgo Vascular, Volume 32, Issue 3, 2015, Pages 119-124
Bibliografía
- The top 10 causes of death, 9 December 2020, WorldHealthDeath Organization https://www.who.int
- Registro Nacional de Hipertensión Arterial. Características epidemiológicas de la hipertensión arterial en la Argentina. Estudio RENATA 2 Deluchi A. y col Rev Argent Cardiol 2017; 85:354-360
- Mills, Katherine T., et al. Comparative effectiveness of implementation strategies for blood pressure control in hypertensive patients: a systematic review and meta-analysis. Annals of internal medicine, 2018, vol. 168, no 2, p. 110-120.
- Smolesky, Michael H., et al. Role of sleep-wake cycle on blood pressure circadian rhythms and hypertension. Sleep medicine, 2007, vol. 8, no 6, p. 668-680.
- Verdecchia, Paolo, et al. Day-nightdip and early-morning surge in blood pressure in hypertension: prognosticimplications. Hypertension, 2012, vol. 60, no 1, p. 34-42.
- Parati, Gianfranco, et al. Assessment and management of blood-pressure variability. Nature Reviews Cardiology, 2013, vol. 10, no 3, p. 143-155.
- Ihsen Zairi et al. Effect of intermittent fasting and chronotherapy on blood pressure control in hypertensive patients during Ramadan 2022, Arterial Hypertension
- Ackermann, U. et al Regulation of arterial blood pressure. Surgery 22, 120a–120f, 2002
- Bowles, N.P., et al. Chronotherapy for Hypertension. Curr Hypertens Rep 20, 97 (2018).
- Hermida, Ramón Ca; et al Chronotherapy of hypertension. Current Opinion in Nephrology and Hypertension 13(5): p 501-505, September 2004
- Ramón C. Hermida, et al Chronotherapy of hypertension: Administration-time-dependenteffectsoftreatmentonthecircadianpatternofbloodpressure, Advanced Drug Delivery Revéis, Volume 59, 2007
- Fisher K, Once- Versus Twice-DailyAngiotensin-ConvertingEnzymeInhibitorsforBloodPressure Control in Adult Patients With Hypertension. Cureus. 2021 Aug 20;13 (8) e: 17331
