Artículo
Fractura Basicervical de Cadera en el adulto mayor: artroplastía vs. osteosíntesis. Premio “Pedro Chutro” – Cirugía y Especialidades Quirúrgicas, edición 2022
Resumen
Introducción: La fractura de cadera afecta a 1.6 millones de personas/año en la población mundial. Dentro de éstas, la fractura basicervical de cadera (FBC) presenta un patrón especial, inherentemente inestable. Existe debate para clasificarla como intracapsular o extracapsular, demostrando diferencias con respecto al tratamiento óptimo. El objetivo de este estudio es describir la incidencia de FBC y comparar dos estrategias quirúrgicas de tratamiento (artroplastia vs osteosíntesis) en términos de tiempo de cirugía, tasa de transfusión y estadía hospitalaria postquirúrgica en pacientes mayores de 65 años.
Materiales y métodos: Estudio observacional, descriptivo y analítico, de cohorte retrospectiva, de pacientes que sufrieron una FBC con su respectivo tratamiento. Se recopilaron los datos desde enero de 2015 a junio de 2019 y se obtuvieron un total de 63 pacientes.
Resultados: Se contabilizaron 16 artroplastías y 47 osteosíntesis. El tiempo promedio fue de 107,5 minutos para las artroplastías y de 69,3 para las osteosíntesis (p<0,001). La necesidad de transfusión de glóbulos rojos fue mayor en el grupo del reemplazo articular (37,5%), que en el de osteosíntesis (14,9%). El promedio de días postoperatorios hasta el alta médica fue 2,86 y 2.51 días para las artroplastías y osteosíntesis respectivamente.
Conclusión: En pacientes con FBC, el uso de osteosíntesis demostró un menor tiempo quirúrgico con valor estadísticamente significativo. La tasa de transfusión de glóbulos rojos y la estadía hospitalaria postoperatoria también fue menor en las osteosíntesis. Las complicaciones ante la falla mecánica, biológica o del implante ocurrieron en la osteosíntesis, en relación a la artroplastía de cadera.
Nivel de evidencia: 2b
Abstract
Introduction: Hip fracture affects 1.6 million people/year in the world population. Within these, the basicervical hip fracture (BHF) presents a special pattern, inherently unstable. There is debate to classify it as intracapsular or extracapsular, demonstrating differences with respect to optimal treatment. The aim of this study is to describe the incidence of BHF and compare two surgical treatment strategies (arthroplasty vs. osteosynthesis) in terms of surgery time, transfusion rate and post-surgical hospital stay in patients older than 65 years.
Materials and methods: Observational, descriptive, analytical, retrospective cohort study of patients who underwent BHF with their respective treatment. Data were collected from January 2015 to June 2019 and a total of 63 patients were obtained.
Results: 16 arthroplasties and 47 osteosyntheses were accounted for. The average time was 107.5 minutes for arthroplasties and 69.3 for osteosyntheses (p<0.001). The need for red blood cell transfusion was higher in the joint replacement group (37.5%) than in the osteosynthesis group (14.9%). The average postoperative days to medical discharge were 2.86 and 2.51 days for arthroplasty and osteosynthesis respectively.
Conclusion: In patients with BHF, the use of osteosynthesis showed a statistically significant shorter operative time. The rate of red blood cell transfusion and postoperative hospital stay were also lower in osteosynthesis. Complications due to mechanical, biological or implant failure occurred in osteosynthesis, in relation to hip arthroplasty.
Level of evidence: 2b
Palabras clave: Fractura basicervical de cadera, Artroplastía, Osteosíntesis, Tiempo quirúrgico, Transfusión, Estadía hospitalaria.
Keywords: Basicervical hip fracture, Arthroplasty, Osteosynthesis, Surgical time, transfusion, Hospital stay.
Fecha de recepción: 16/05/2022
Fecha de aceptación:09/03/2023
INTRODUCCIÓN
La fractura de cadera afecta a 1.6 millones de personas/año en la población mundial y se proyecta para el año 2050 una cifra entre los 4.5 y los 6.3 millones (1). La incidencia en la Argentina es de 1.82 a 3.04 fracturas por cada 1000 habitantes/año en personas mayores de 50 años, mientras que la prevalencia es de 264/100000 habitantes (2), con una relación mujer/hombre de 2,7/1 respectivamente (3).
Se ha descrito una tasa de mortalidad del 25 al 30% al año del evento (1) la cual aumenta a un 50% si se asocia a infección (4).
La fractura de cadera incluye la del cuello femoral, la intertrocantérica y la basicervical (5). Conllevan en la población de edad avanzada alta morbimortalidad, asociándose a complicaciones como neumonía, infección urinaria, enfermedad tromboembólica y la muerte.
Dentro de estas fracturas, la fractura basicervical (FBC) (Figura 1) presenta un patrón especial. Existe diferencia entre el diámetro del hueso cortical de los fragmentos proximal y distal, lo que la convierte en una fractura inherentemente inestable, tanto en la dirección axial como rotacional, lo que puede conducir al fracaso del implante.
Las FBC, debido a su naturaleza anatómica (entre la base del cuello femoral y la región intertrocantérea) siguen siendo un tipo de fractura controvertida dado que puede considerarse extracapsular o intracapsular. Parker y col. (6) la define como una fractura en la que la línea de fractura recorre por el borde anteroinferior de la inserción capsular. Blair y col. (7) la describe como una fractura en la que la línea de fractura atraviesa la base del cuello femoral en su unión con la región intertrocantérea.
La fractura cervical de fémur es la más frecuente y aumenta progresivamente con la edad; la fractura de trocánter es la segunda en frecuencia (8), mientras que la FBC, según diferentes estudios, corresponde a un 2.3 - 6.2 % de las fracturas de cadera (9).
Debido a las diferencias para clasificar a la FBC como intracapsular o extracapsular, surgen las distintas opciones terapéuticas dado que se puede realizar tanto osteosíntesis como artroplastía. Carece de una definición exacta y un lugar apropiado dentro de los sistemas de clasificación más comúnmente utilizados.
La hipótesis planteada en este trabajo es que la artroplastia conlleva un mayor tiempo quirúrgico, un mayor sangrado, un mayor riesgo de infección y, por lo tanto, una mayor tasa de transfusión y estadía hospitalaria, en relación al uso de osteosíntesis en FBC.
El objetivo de este estudio es describir la incidencia de FBC y comparar el resultado de dos estrategias (artroplastía vs osteosíntesis) en términos del tiempo de cirugía, tasa de transfusión y cantidad de días de internación postquirúrgicos en pacientes mayores de 65 años.
Esta investigación brindaría información al cirujano ortopédico a la hora de tomar una conducta terapéutica para estas fracturas; con el propósito de disminuir la morbimortalidad e incapacidad en estos pacientes.
MATERIALES Y MÉTODOS
Diseño
Estudio observacional descriptivo y analítico de cohorte retrospectiva de pacientes que sufrieron FBC para comparar resultados entre el tratamiento con artroplastía vs osteosíntesis.
Ámbito y período
El estudio se llevó a cabo en un Hospital Universitario de una ciudad de más de 500 mil habitantes de la provincia de Bs. As., que cuenta con residencia de Ortopedia y Traumatología acreditada. Se realizan al año aproximadamente 280 cirugías de cadera.
Cuenta con población cautiva de Obras Sociales capitadas y Plan de Salud del Hospital que permite asegurarnos el seguimiento de la población en la misma institución en el postoperatorio.
Cuenta con Historia Clínica Electrónica (HCE), donde se registran los actos médicos de todos los profesionales de la salud que asisten a los pacientes, resultados de laboratorio, imágenes, prescripciones durante la internación, parte quirúrgico y ficha anestésica. Esto nos permite la completitud de los datos y la accesibilidad a los mismos.
Se obtuvieron los datos desde enero de 2015 a junio de 2019, recolectados por el equipo de investigación, y se garantizó la privacidad de los mismos mediante la anonimización.
Este estudio cumple con la reglamentación internacional, nacional y provincial vigente en investigación clínica y fue evaluado por el Comité de Ética Institucional.
Población de estudio
Se incluyeron todos los pacientes que cumplieron los siguientes criterios de inclusión: aquellos pacientes que hubiesen sufrido una FBC, clasificados luego de revisar todas las radiografías preoperatorias de todos los pacientes con fractura de cadera que recibieron atención en el período mencionado y se seleccionaron aquellas que presentaron un trazo de fractura en la base del cuello femoral, medial a la línea intertrocantérica pero lateral a la clásica fractura transcervical y que terminara por encima del trocánter menor según lo describe Parker y cols (6); con un seguimiento mínimo de 6 meses, edad mayor a 65 años y que hayan sido tratados quirúrgicamente mediante artroplastía u osteosíntesis. Las fracturas que no cumplieron con esta definición, fueron excluidas.
Técnica quirúrgica
- Osteosíntesis
Tornillo Deslizante de Cadera (TDC) (Figura 2)
Anestesia intratecal. Paciente en decúbito dorsal sobre mesa de tracción. Reducción cerrada bajo visión de intensificador de imágenes. Incisión centrada sobre la línea del eje femoral lateral a nivel del trocánter menor, y extensión de 10 cm hacia distal. Se aborda el tensor de la fascia lata y luego subvasto lateral, retrayendo la masa muscular móvil anteriormente. Se introduce clavija guía a lo largo del eje del cuello femoral hacia el hueso subcondral de la cabeza, hasta obtener una distancia punta-ápex de 2,5 cm (sumatoria de frente y perfil). Luego se coloca una segunda clavija kirschner de forma antirrotatoria paralela a la primera. Fresado para el tornillo deslizante. Se inserta cañón. Se coloca la placa con sus tornillos. Compresión del foco de fractura. Cierre por planos.
Clavo cefalomedular (CCM) (Figura 3)
Anestesia intratecal. Paciente en decúbito dorsal sobre mesa de tracción. Reducción cerrada bajo visión de intensificador de imágenes. Abordaje 5 cm proximal al trocánter mayor con 10-15º hacia posterior. Se realiza fasciotomía. Se pasa clavija guía iniciadora a 6° del eje femoral, luego punta cuadrada. Se fresa la entrada. Se coloca clavo cefalomedular y se inserta la guía para el cañón. Se pasa el escariador y luego se coloca el cañón definitivo y el cerrojo distal. Compresión del foco de fractura. Cierre por planos.
- Artroplastía
Parcial o total de cadera (Figura 4)
Paciente en decúbito contralateral al lado a operar. Se realiza abordaje posterolateral (Gibson). Fasciotomía, bursectomía, se identifican pelvirrotadores y se los secciona con electrobisturí. Capsulotomía en L o T. Se extrae la cabeza femoral. Se regulariza fractura, basicervical, con gubia. En un primer tiempo, si es un RTC, se trabaja el componente acetabular, con fresas crecientes, se prueba y se coloca componente definitivo (previo cementado para pacientes añosos). En un segundo tiempo o en el caso de un RPC, se trabaja canal femoral con raspas crecientes, se prueba prótesis, colocación de tapón óseo con tejido autólogo o sintético y se cementa la prótesis definitiva. Se reduce y se comprueba estabilidad. Cierre por planos.
Postoperatorio
-Osteosíntesis: En fracturas en las que se logró una reducción satisfactoria y en pacientes con condición clínica estable, se comienza con ejercicios asistidos por el kinesiólogo (primero ejercicios isométricos y sedestación al borde de la cama y al siguiente día, se inicia marcha con ayuda de andador). Citación a las 2 semanas postoperatorias para extracción de puntos, control radiográfico y continuidad de rehabilitación con fortalecimiento de la marcha.
Los siguientes controles se harán mensualmente con seguimiento radiográfico (1, 3, 6 y 12 meses).
- Artroplastía: Se inicia marcha inmediatamente, sujeto a condición clínica del paciente, con ayuda de kinesiólogo, comienza con un andador y recibe instrucciones para reducir el riesgo de luxación protésica principalmente en las primeras 6 semanas. Citación a las 2 semanas postoperatorias para extracción de puntos y continuidad de rehabilitación con fortalecimiento de la marcha. Controles mensuales (1, 3, 6 y 12 meses).
Se revisaron las HCE en todas las consultas y se registraron las siguientes variables de interés.
Tiempo total de cirugía: se consideró desde la incisión hasta el cierre de piel, medido en minutos.
Necesidad de transfusión: según criterio del servicio de acuerdo al valor del hematocrito (Hto) y hemoglobina (Hb) en aquellos por debajo de 30% y 8 g/%, respectivamente (10). Se consignó como requerimiento sí o no el día posterior a la operación.
Estadía hospitalaria: se contabilizaron los días de internación postoperatorios (desde el día de la cirugía hasta el alta hospitalaria).
Se registraron complicaciones como el fracaso en la fijación definido como la necesidad de realización de una nueva cirugía (por ejemplo, la conversión de una osteosíntesis a una artroplastía); las luxaciones en artroplastía; y, por último, las infecciones postoperatorias que requirieron toilette quirúrgica.
Análisis estadístico
Se describen las variables continuas de acuerdo a su distribución como media o mediana y su medida de dispersión, desvío estándar o intervalo de confianza. Las variables categóricas como frecuencia absoluta (n) y porcentaje (%).
Se realizaron las comparaciones de variables continuas con t test o Mann Withney según supuestos y las categóricas con chi 2 o Test de Fischer.
Se consideró significativo una p<0,05.
Se utilizó el software estadístico Stata 15.0 para realizar el análisis
RESULTADOS
Se analizaron 1060 radiografías de fracturas de cadera con sus respectivos tratamientos durante el período de estudio de pacientes >18 años de edad. La muestra seleccionada fue de 63 pacientes (Figura 5).
La tasa de incidencia acumulada fue 8,6% en todo el período de estudio. La edad promedio fue de 82,8 años (DE +/- 7,96) al momento de la fractura y la media de seguimiento fue de 9 meses (DE +/- 7,54).
De los 63 pacientes, se contabilizaron 57 (90,5 %) mujeres y 6 (9,5%) hombres; 1 con fractura bilateral de cadera; 35 correspondieron al lado derecho y 28 al lado izquierdo.
Todos ellos fueron operados por cirujanos en formación de 2do y 3er año supervisados por médicos de planta permanente.
En la Tabla 1 se describe la frecuencia de los distintos procedimientos.
El tiempo quirúrgico promedio, la cantidad de pacientes transfundidos con unidades de glóbulos rojos (UGR) y el promedio de días postoperatorios hasta el alta médica tanto para las artroplastías como para las osteosíntesis se presentan en la Tabla 2.
La falla en la osteosíntesis (TDC) ocurrió en 7 caderas (14,9%) dentro los 6 meses posteriores a la cirugía. Se identificaron las siguientes descripciones en las HCE; ruptura del implante por caída del paciente, resuelto con una nueva osteosíntesis (cambio de una placa de 4 orificios por una de 10). Un caso de necrosis ósea avascular de la cabeza femoral, revisado con una artroplastía con prótesis tipo Monoblock. Se identificó “cut-out” (protrusión del tornillo fuera de la cabeza femoral, en su terminología del inglés) en 3 pacientes (por mala reducción y fijación de la fractura, sin alcanzar la distancia punta-apex correcta, lo cual condujo a la protrusión del tornillo fuera del cuello y cabeza femoral), dos reintervenidos con prótesis tipo Monoblock y uno con un RPC. En otros 2 pacientes se decidió tratamiento conservador por condiciones clínicas inherentes a los mismos.
La infección se registró en 2 pacientes, 3.17% (uno en artroplastía y otro en osteosíntesis), a los que se les realizó una toilette quirúrgica con toma de muestras, sin necesidad de retiro del implante, antibioticoterapia endovenosa durante internación y luego cambio a vía oral, según microorganismo, tratado en conjunto con el servicio de Infectología del establecimiento.
No se hallaron luxaciones en las artroplastías ni fallas en los CCM.
DISCUSIÓN
En nuestro estudio, el 8,6% de los pacientes con fractura de cadera sufrió una FBC y el sexo femenino fue el predominante; resultados que se asemejan a otros estudios (11).
El tiempo quirúrgico fue significativamente menor en el grupo de la osteosíntesis, como también se describe en el estudio de Ercin y cols. (12), siendo un factor a favor de éstas, dado que el paciente sufre menor pérdida sanguínea, menor daño de partes blandas, menor riesgo de infección y menor tiempo de anestesia.
Los pacientes sometidos a artroplastía requirieron más transfusión de glóbulos rojos. Algunos trabajos encuentran mayor riesgo asociado a la edad avanzada, el sexo femenino y según el implante (13). De todos modos, sería necesario un nuevo estudio en donde se comparen los factores de riesgo predictivos del paciente (14).
En cuanto a la estadía hospitalaria postoperatoria, la cirugía de osteosíntesis luego de realizada tuvo un tiempo hasta el alta de 2.4 días, mientras que la artroplastía tuvo 2.8 días.
La discusión que se plantea a la hora de elegir el tratamiento radica principalmente en la biomecánica de la fractura. Las FBC ocurren en la transición anatómica del cuello femoral a la región trocantérea, lo que genera controversia sobre su denominación apropiada dentro de los distintos sistemas de clasificación.
Si se las considera como fracturas del cuello femoral, se tratan con artroplastía, en cambio, si se abordan como fracturas intertrocantéricas se tratan con TDC o CCM (15). En nuestro servicio, el manejo de estas fracturas es preferentemente mediante osteosíntesis conservando la articulación nativa y una eventual artroplastía ante la falla.
El TDC ha sido el implante más utilizado en nuestra serie. Su abordaje es simple y pequeño; no altera el canal medular, lo que conduce a una pérdida de sangre mínima; y, si es necesario, la conversión a un reemplazo articular, es un procedimiento más simple que el del CCM (16). Sin embargo, existen tasas de falla por factores como la inestabilidad propia de la fractura, reducciones inadecuadas, mala colocación del cañón y baja densidad ósea del paciente. Por lo tanto, para estas fracturas osteoporóticas, su uso debe reservarse para pacientes con trocánter menor intacto y pared lateral conservada, como pueden ser las FBC. El tornillo de compresión, en ocasiones rota la cabeza femoral durante su inserción, un factor que puede aumentar la incidencia de necrosis aséptica y falta de unión. Para prevenir esta complicación, durante la cirugía, se debería insertar una segunda clavija antirotatoria superior a la guía. Otro punto en contra al implante es que algunos autores consideran que la función de la articulación de la cadera puede verse comprometida (17) debido al acortamiento del cuello femoral con discrepancia de miembros, como resultado de una compresión sustancial de la fractura.
Si bien tenemos pocos casos tratados con CCM, no registramos fallas y esto podría deberse a que este implante proporciona mejor estabilidad a estos tipos de fracturas puramente inestables, otorgando la posibilidad de carga precoz al paciente anciano.
El CCM se coloca más medialmente que la placa, estando más cerca del eje mecánico del cuerpo, distribuyendo las fuerzas desde la cadera a toda la diáfisis femoral, disminuyendo las fuerzas de flexión del implante (18). Refuerza la corteza medial del fragmento proximal previniendo el colapso del sitio de fractura. Un estudio retrospectivo de 28 pacientes, concluyó que la fijación con CCM tuvo resultados clínicos sólidos en las FBC. Con un tiempo medio de seguimiento de 29 meses, no desarrollaron cut-out, fracturas de fémur ni reoperaciones (19). Otro estudio de 24 fémures colocados bajo compresión hidráulica encontró que los CCM son capaces de sostener más ciclos de carga y una carga absoluta más alta que los sistemas TDC antes de la falla (20). Existe otro trabajo en cadáveres de 6 pares de fémures, que encuentra que los constructos intramedulares no tienen beneficios significativos sobre los sistemas de TDC con carga cíclica, pero son superiores en términos de angulación en varo/ valgo y rotación en el sitio de fractura (21).
Pascarella y cols. (22) examinaron 321 fracturas intertrocantéricas, incluidas FBC, tratadas con CCM, encontrando que las complicaciones intraoperatorias más comunes son la reducción incorrecta de la fractura o la colocación incorrecta del tornillo de posición.
Para evitar esto, se recomienda que los pacientes se coloquen adecuadamente en una mesa de tracción, dando 10 grados de rotación interna a la extremidad para lograr una adecuada reducción antes de comenzar la cirugía. El canal femoral debe ser escariado 2 mm más grande que el diámetro del clavo distal para evitar fracturas intraoperatorias. La mala colocación del tornillo cefálico conduce a la complicación postoperatoria más común, la protrusión del tornillo fuera de la cabeza femoral, conocida como “cut-out” en su terminología del inglés (23). La posición ideal de éste es en la porción inferior del cuello femoral en el plano frontal y en la línea media en el perfil. Otra recomendación, es un punto de entrada sobre la punta del trocánter mayor, dado que si es lateral puede provocar estrés en la corteza medial cuando se inserta el clavo, lo que conduce a fracturas. También otros autores sugieren, para mejorar los resultados, el uso de tracción femoral distal o tibial para ayudar a reducir y minimizar la tensión de los tejidos blandos preoperatoriamente (22).
Por otro lado, hay estudios en los que se prefiere la artroplastía en adultos mayores, ya que permite carga temprana de peso. El RPC es considerado el tratamiento de elección en pacientes añosos con fractura de cuello femoral desplazada (Garden III o IV) (18); tratamiento a elegir si se considera a la FBC como intracapsular. Según un estudio sueco, el RTC debe ser realizado en pacientes de edad avanzada con fractura de cuello femoral desplazada, pero con alta demanda funcional y salud mental adecuada. Otros estudios, sin embargo, recomiendan para estos casos la osteosíntesis (23).
Davanzo y cols. (24) en su trabajo analizó 154 pacientes con FBC de cadera que recibieron artroplastía y 72 pacientes que recibieron osteosíntesis. Las curvas de supervivencia de los dos grupos y la duración de la hospitalización demostraron una diferencia no significativa, aunque hubo menor mortalidad en el grupo de artroplastia.
En pacientes muy ancianos, con demencia o inmóviles, la osteosíntesis es el tratamiento preferido disminuyendo el riesgo de luxación que se tiene al colocar una prótesis (21). En nuestra serie no registramos luxaciones.
Los casos de infección registrados en nuestro estudio coinciden con los publicados en la literatura (4).
DEBILIDADES DEL ESTUDIO
Debemos mencionar ciertas limitaciones del estudio. Primero, nuestro trabajo fue retrospectivo, que puede introducir sesgos de selección. Segundo, el universo de pacientes es pequeño; consideramos que para que sea mayor se necesitan más años de estudio, dado que por sí misma, la FBC es poco frecuente. Tercero, el grupo de osteosíntesis es mucho más grande que el de artroplastías. Cuarto, hubiera sido ideal utilizar la tomografía axial computada para poder definir correctamente el trazo de fractura (basicervical-intertrocantérea), pero no se realiza de rutina en todas las fracturas de cadera. Quinto, no pudimos analizar la densidad mineral ósea y otros factores o antecedentes clínicos propios de cada paciente. La necrosis ósea avascular en los pacientes con osteosíntesis puede darse hasta 2 años posteriores a la intervención (25) y requiere de mayor seguimiento; si bien es poco probable que la FBC alcance el punto de entrada de los vasos epifisarios laterales. La falta de necrosis avascular en las FBC, así como la modalidad de tratamiento similar y el resultado clínico en comparación con las fracturas intertrocantéreas, sugiere que estas fracturas puedan agruparse más apropiadamente como fracturas intertrocantéreas que como fracturas del cuello femoral. Se sabe que la pseudoartrosis y la necrosis ósea avascular son las principales complicaciones tras la fijación interna de las fracturas intracapsulares del cuello femoral si consideramos a la FBC como tal. Sexto, la predilección del cirujano en la selección del tratamiento quirúrgico y decisión entre osteosíntesis y artroplastia, y la experiencia de cada uno no fue tenida en consideración. Séptimo, hubiera sido interesante conocer en estas fracturas el tiempo de deambulación y estado funcional, dado que no fue desarrollado en la historia clínica de todos los pacientes seleccionados.
A pesar de estas limitaciones, podemos destacar como puntos a favor de este trabajo de investigación, que las FBC son un tipo particular de fractura de cadera, poco frecuente por su trazo de fractura y que pocos estudios existen en la actualidad mencionándola como una entidad separada. Su definición y tratamiento óptimo es controversial según distintos estudios y elección del implante de los cirujanos ortopédicos. Además, pudimos encontrar una diferencia importante entre dos tratamientos viables para esta fractura, como lo es el tiempo quirúrgico, a favor de la osteosíntesis. Como desventaja, las complicaciones fueron mayores en el grupo de osteosíntesis, y todas sucedieron en las que se utilizó el TDC. Si bien impresiona que el CCM presenta cierta ventaja sobre la placa lateral en cuanto a estabilidad para esta fractura totalmente inestable, se requiere una población mayor y nuevos estudios comparando ambos métodos de tratamiento.
CONCLUSIÓN
El uso de osteosíntesis demostró un menor tiempo quirúrgico con valor estadísticamente significativo, lo que favorece a un menor tiempo de anestesia, un menor sangrado e infección; todos factores de riesgo que suman morbimortalidad al paciente. Cabe mencionar que el porcentaje de pacientes reoperados por complicaciones con osteosíntesis fue mayor, con respecto a la ausencia de las mismas en las artroplastías. La tasa de transfusión de glóbulos rojos y la cantidad de días hospitalarios postquirúrgicos no reveló diferencia estadísticamente significativa entre ambos grupos.
Conflictos de intereses
Los autores declaran no tener ningún conflicto de intereses.
Agradecimientos
Dr. Moreno, José A.; Dr. Machuca Rojas, Javier; Dr. Capiati, Santiago.
Figura 1 A y B- Fractura de cadera basicervical
Figura 2- Tornillo Deslizante de Cadera (TDC)
Figura 3- Clavo cefalomedular (CCM)
Figura 4- Artroplastía parcial o total de cadera
Figura 5- Diagrama de flujo
Tabla 1: Pacientes evaluados en base al tratamiento recibido según sexo y edad.
Tabla 2: Comparación de los grupos de estudio basado en parámetros intrahospitalarios.
Figura 1 A y B
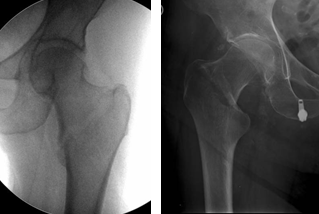
Figura 2
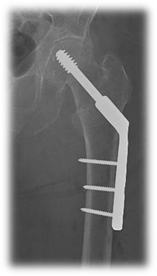
Figura 3
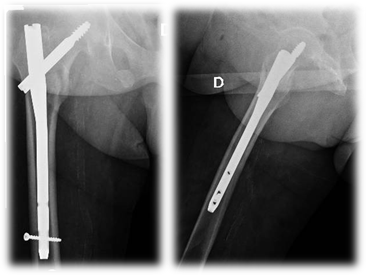
Figura 4
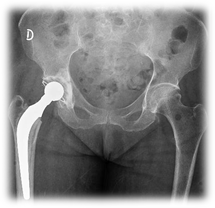
Figura 5
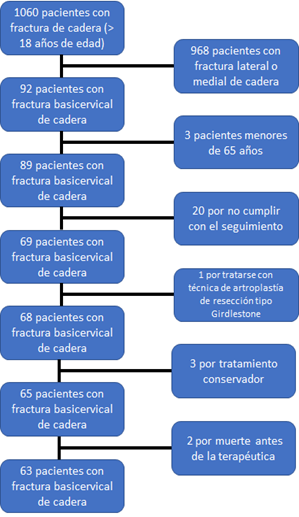
Tabla1
|
|
Artroplastía (n=16) |
Osteosíntesis (n=47) |
|||
|
Variable |
RPC |
RTC |
TDC |
CCM (n=10) |
|
|
Edad (años)* |
85,4 (4,4) |
75, 2 (9,2) |
83,2 (8) |
78,9 (9,2) |
|
|
Sexo
|
Femenino |
13 |
3 |
33 |
8 |
|
Masculino |
0 |
0 |
4 |
2 |
|
*Media y desvío estándar (DE).
RPC (reemplazo parcial de cadera: Thompson CL [cuello largo] en 6 pacientes y Giliberty CL en 7); RTC (reemplazo total de cadera); TDC (Tornillo Deslizante de Cadera); CCM (Clavo Cefalomedular).
Tabla 2
|
Variable |
Artroplastía |
Osteosíntesis |
Valor p |
|
Tiempo quirúrgico (min) * |
112 (30) |
69,78 (21) |
<0,001 |
|
Transfusión (cantidad de ptes) |
6 (37,5%) |
7 (14,9%) |
0,16 ** |
|
Estadía hospitalaria * (días post-op) |
2,8 (1,6) |
2,4(1,1) |
0,29 |
* Media y desvío estándar
**Test exacto de Fischer
Bibliografía
1. Kopitowski, Karin et al. “Programa De Prevención Secundaria En Pacientes Con Fractura De Cadera.” Rev Hosp Ital B Aires (2011): n. pag. Print.
2. Clark P, Chico G, Carlos F, Zamudio F, Pereira RMR, Zanchetta J, et al. Osteoporosis in Latin America: panel expert review. Medwave. 24 de septiembre de 2013;13(08):e5791-e5791.
3. Garabano G, Cubecino A, Simesen de Bielke H, Robador N, Olivetto JM, Sierto M, et al. Epidemiología de la fractura de cadera en la Argentina. Rev Asoc Arg Ort y Traumatol. 18 de noviembre de 2020;85(4):437-46. https://www.scielo.org.ar/scielo.php?script=sci_arttext&pid=S1852-74342020000400437
4. Cordero J, Maldonado A, Iborra S. Surgical delay as a risk factor for wound infection after a hip fracture. Injury. septiembre de 2016;47:S56-60. https://doi.org/10.1016/s0020-1383(16)30607-6
5. Kweon SH, Lee SH, Kook SH, Choi YC. Outcomes of Cephalomedullary Nailing in Basicervical Fracture. Hip Pelvis. 2017;29(4):270. https://doi.org/10.5371/hp.2017.29.4.270
6. Parker MJ, Pryor GA, Thorngren KG. Fijación extramedular de fracturas extracapsulares. Manual de cirugía de fractura de cadera. Oxford: Butterworth-Heinemann; 1997. pag. 63–90.
7. Blair B, Koval KJ, Kummer F, Zuckerman JD. Fracturas basicoervicales del fémur proximal. Estudio biomecánico de 3 técnicas de fijación interna. Clin Orthop Relat Res. 1994; (306): 256–263
8. Ercolano MA, Drnovsek ML, Gauna A. Fractura de Cadera en los hospitales públicos de la Argentina. Rev Argent Endocrinol Metab. 2012; 3–11. https://www.scielo.org.ar/scielo.php?script=sci_arttext&pid=S1851-30342012000100001
9. Lee YK, Yoon BH, Hwang JS, Cha YH, Kim KC, Koo KH. Risk factors of fixation failure in basicervical femoral neck fracture: Which device is optimal for fixation? Injury. marzo de 2018;49(3):691-6. https://doi.org/10.1016/j.injury.2018.02.009
10. Song JH, Park JW, Lee YK, Kim IS, Nho JH, Lee KJ, et al. Management of Blood Loss in Hip Arthroplasty: Korean Hip Society Current Consensus. Hip Pelvis. 2017;29(2):81. https://doi.org/10.5371/hp.2017.29.2.81
11. Zuckerman JD. Hip Fracture. N Engl J Med. 6 de junio de 1996;334(23):1519-25.
12. Ercin E, Bilgili MG, Sari C, Basaran SH, Tanriverdi B, Edipoglu E, et al. Risk factors for mortality in geriatric hip fractures: a compressional study of different surgical procedures in 785 consecutive patients. Eur J Orthop Surg Traumatol. enero de 2017;27(1):101-6. https://doi.org/10.1007/s00590-016-1843-2
13. Parker MJ, Handoll HH. Replacement arthroplasty versus internal fixation for extracapsular hip fractures in adults. Cochrane Bone, Joint and Muscle Trauma Group, editor. Cochrane Database of Systematic Reviews [Internet]. 19 de abril de 2006 [citado 16 de mayo de 2022]; Disponible en: https://doi.wiley.com/10.1002/14651858.CD000086.pub2
14. Desai S, Wood K, Marsh J, Bryant D, Abdo H, Lawendy AR, et al. Factors affecting transfusion requirement after hip fracture: Can we reduce the need for blood? Can J Surg. 1 de octubre de 2014;57(5):342-8. https://doi.org/10.1503/cjs.030413
15. Barrios C, Brostrom Loke, Stark A, Walheim G. Healing Complications After Internal Fixation of Trochanteric Hip Fractures: The Prognostic Value of Osteoporosis: Journal of Orthopaedic Trauma. octubre de 1993;7(5):438-42. https://doi.org/10.1097/00005131-199310000-00006
16. Swiontkowski MF, Harrington RM, Keller TS, Van Patten PK. Torsion and bending analysis of internal fixation techniques for femoral neck fractures: The role of implant design and bone density. J Orthop Res. 1987;5(3):433-44. https://doi.org/10.1002/jor.1100050316
17. Chen CY, Chiu FY, Chen CM, Huang CK, Chen WM, Chen TH. Surgical Treatment of Basicervical Fractures of Femur—A Prospective Evaluation of 269 Patients. Journal of Trauma: Injury, Infection & Critical Care. febrero de 2008;64(2):427-9. https://doi.org/10.1097/01.ta.0000239255.47280.6f
18. Shetty SH, Dhond AB, Agarwal A, Kharat A, Singh A. Intertrochanteric fracture of femur in elderly – A comparative analysis between hemiarthroplasty and osteosynthesis. Int J Orthop Sci. 1 de enero de 2017;3(1g):449-52. http://dx.doi.org/10.22271/ortho.2017.v3.i1f.66
19. Massoud EIE. Fixation of basicervical and related fractures. International Orthopaedics (SICOT). abril de 2010;34(4):577-82. https://doi.org/10.1007/s00264-009-0814-1
20. Tseng FJ, Chia WT, Pan RY, Lin LC, Shen HC, Wang CH, et al. Comparison of arthroplasty vs. osteosynthesis for displaced femoral neck fractures: a meta-analysis. J Orthop Surg Res. diciembre de 2017;12(1):131. https://doi.org/10.1186/s13018-017-0629-5
21. Rupprecht M, Grossterlinden L, Ruecker AH, de Oliveira AN, Sellenschloh K, Nüchtern J, et al. A Comparative Biomechanical Analysis of Fixation Devices for Unstable Femoral Neck Fractures: The Intertan Versus Cannulated Screws or a Dynamic Hip Screw. Journal of Trauma: Injury, Infection & Critical Care. septiembre de 2011;71(3):625-34. https://doi.org/10.1186/s13018-023-04100-0
22. Pascarella R, Cucca G, Maresca A, Commessatti M, Bracci G, Boriani S, et al. Methods to avoid gamma nail complications. Chir Organi Mov. abril de 2008;91(3):133-9. https://doi.org/10.1007/s12306-007-0030-3
23. Hu S jun, Yu G rong, Zhang S min. Surgical Treatment of Basicervical Intertrochanteric Fractures of the Proximal Femur with Cephalomeduallary Hip Nails: Basicervical Intertrochanteric Fractures. Orthopaedic Surgery. mayo de 2013;5(2):124-9. https://doi.org/10.1111/os.12038
24. Davanzo D, Previtali D, Tamborini S, Filardo G, Fusco A, Bordoni V, et al. Comparison of the survivorship between arthroplasty and ORIF for basi-cervical femoral neck fractures in the overall population and in polymorbid patients. Orthopaedics & Traumatology: Surgery & Research. mayo de 2021;107(3):102789. https://doi.org/10.1016/j.otsr.2020.102789
25. Xu JL, Liang ZR, Xiong BL, Zou QZ, Lin TY, Yang P, et al. Risk factors associated with osteonecrosis of femoral head after internal fixation of femoral neck fracture:a systematic review and meta-analysis. BMC Musculoskelet Disord. diciembre de 2019;20(1):632. https://link.springer.com/article/10.1186/s12891-019-2990-5
