Artículo
Prótesis de revisión oncológica en pseudoartrosis de fémur distal: A propósito de un caso
RESUMEN
La evolución tecnológica en las prótesis ha permitido al cirujano ortopédico reemplazar desde una articulación hasta todo un miembro. Las prótesis especiales, no convencionales o megaprótesis, fueron diseñadas inicialmente como parte del tratamiento oncológico ante la pérdida de stock óseo. Sin embargo, las indicaciones han comenzado a expandirse en los últimos años a situaciones traumáticas, como el trauma agudo con severa pérdida de hueso, pacientes con pobre densidad mineral ósea, fracasos postraumáticos (biológicos o mecánicos), pseudoartrosis (séptica o aséptica), defectos óseos en revisiones protésicas, fracturas periprotésicas, etc. Debido a la baja frecuencia en la utilización de estos implantes y a la limitada literatura con esta resolución, presentamos el siguiente caso de un paciente con pseudoartrosis de osteosíntesis de fémur distal.
Nivel de evidencia: 3b
Palabras clave:pseudoartrosis, prótesis de revisión, megaprótesis
ABSTRACT
Technological advancements in prosthetics have enabled orthopedic surgeons to replace anything from a single joint to an entire limb. Special, non-conventional, or megaprosthetic prostheses were initially designed as part of cancer treatment for bone loss. However, in recent years, their indications have expanded to include traumatic situations, such as acute trauma with severe bone loss, patients with poor bone mineral density, post-traumatic failures (biological or mechanical), pseudoarthrosis (septic or aseptic), bone defects in prosthetic revisions, periprosthetic fractures, and others. Due to the infrequent use of these implants and the limited literature on this issue, we present the following case of a patient with pseudoarthrosis following osteosynthesis of the distal femur.
Level of evidence: 3b
Keywords: pseudoarthrosis, revision prosthesis, megaprosthesis
Fecha de recepción: 15/10/2025
Fecha de aceptación: 25/11/2025
- INTRODUCCIÓN
La pseudoartrosis en fracturas de fémur distal ocurre primordialmente en pacientes con pobre calidad ósea o condiciones desfavorables propias de la fractura. La fijación interna y el reemplazo protésico son los métodos descriptos para su resolución. La endoprótesis de fémur distal (megaprótesis) ha demostrado ser una alternativa. Permite una rápida movilización con carga total de peso, corrige la inestabilidad, deformidad y osteoartritis inherente de la rodilla1. Inicialmente, ha tenido aplicación en ortopedia oncológica. En la actualidad, se indica en el trauma agudo con pérdida ósea severa; fallas de reosteosíntesis, pseudoartrosis complejas con defectos óseos de tamaño crítico; pérdida ósea importante en revisiones protésicas, fracturas periprotésicas con componente móvil y pobre stock óseo2.
La planificación preoperatoria incluirá valores de velocidad de eritrosedimentación (VSG), proteína C reactiva (PCR) y estudios complementarios (radiografías, tomografía, escanograma). Es fundamental indagar sobre el estado general de salud del paciente, hábitos (tabaco, alcohol, drogas), mecanismo lesional, tratamientos posteriores a la intervención inicial, examen de la piel (cicatrices), estado neurovascular, rango de movimiento (ROM), estabilidad de la rodilla.
La elección del tratamiento para pacientes con pseudoartrosis postraumática se basa en el sistema de score NUSS (Non-Union Scoring System)3 (Tabla 1). Provee un score de 0 a 100 puntos e identifica 4 grupos con complejidad creciente. El puntaje total se multiplica por 2. Los puntajes de 0 a 25 se consideran simples, respondiendo bien a los tratamientos estándar; de 26 a 50 puntos, requerirán atención más especializada, posible de realizar un tratamiento reconstructivo; de 51 a 75 puntos, se utiliza injerto óseo autólogo o heterólogo junto a células mesenquimales, plasma rico en plaquetas o factores de crecimiento. Pero si el score final es > de 75, una artrodesis, amputación o un reemplazo articular no convencional estaría indicado.
Las pseudoartrosis sépticas postraumáticas son las más complejas, dada la pobre calidad de los tejidos, donde el hueso necrótico e infectado requiere una extensa resección3.
- MATERIALES Y MÉTODOS
Caso reporte
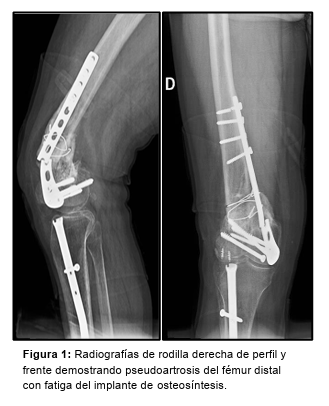
Paciente de sexo masculino, de 49 años, consulta por mínimas molestias en su rodilla derecha de 3 meses de evolución tras caída de 2,5 metros de altura trabajando como albañil. Antecedente a los 29 años de artrodesis tibiotalar y a los 44 años de osteosíntesis de fémur distal derecho con placa por medial y clavo endomedular de tibia ipsilateral. En las radiografías se observa pseudoartrosis con ruptura de la placa femoral y deseje en valgo del fragmento distal (Figura 1). Se encuentra además, una fístula sobre el tornillo de bloqueo distal del clavo de tibia. Se solicitan parámetros inflamatorios (VSG: 58 mm/1*hora, PCR: 4,65 mg/dl), escanograma y se indica descarga axial con el uso de muletas.
El Score de NUUS da 68 puntos y, aunque no califica en el grupo 4 (>75 pts.), se decide por un reemplazo no convencional debido al déficit óseo extenso condilar en todo el plano coronal, dificultando la reconstrucción. Se plantea un tratamiento quirúrgico en tres etapas.
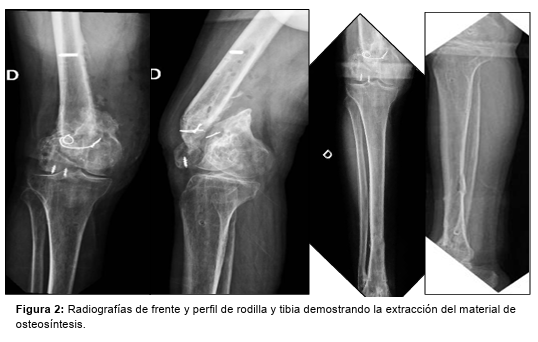
En una primera instancia se extrae el material de osteosíntesis, tomándose muestras para directo, cultivo y antibiograma, y se realiza toilette quirúrgica (Figura 2).
Los resultados de dichas muestras dan positivo para: 5/6 SAMS, 2/6 M. morganii, 1/6 PAE, 1/6 ECNMS, por lo que el paciente recibe tratamiento antibiótico (ATB) con piperazilina-tazobactam + vancomicina EV y luego ciprofloxacina + rifampicina VO (12 semanas).
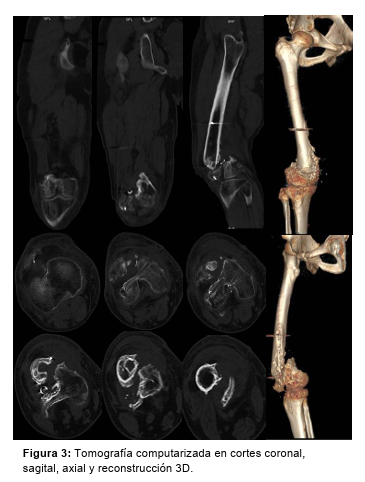
Se solicita tomografía axial computada (Figura 3) y se planifican las 2 etapas restantes.
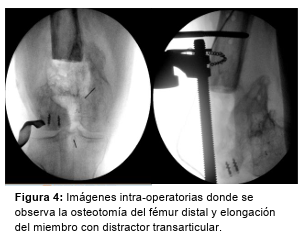
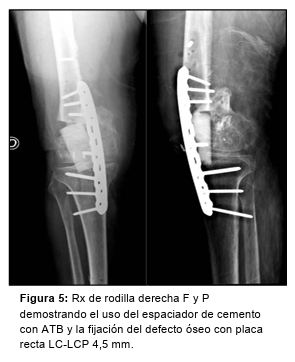
En un primer tiempo, tras un abordaje anterior recto sobre la rodilla se reseca la fibrosis, se abre cápsula y se toman nuevamente muestras para cultivos, encontrándose líquido, metalosis y severo daño condral y troclear femoral. Luego se realiza osteotomía al fémur distal, con liberación a medial y lateral, y elongación del miembro con distractor transarticular (Figura 4). Se coloca un espaciador de cemento con ATB y fijación con placa recta LC-LCP 4,5 mm (Figura 5).
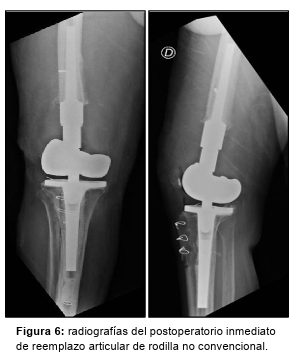
Los cultivos tomados se informan 5/5 negativos; continúa con ciprofloxacina + rifampicina por 9 semanas y se programa la cirugía definitiva de reemplazo articular de rodilla no convencional (Figura 6). Luego de 6 semanas, se realiza el 2do tiempo.
Técnica quirúrgica.
Abordaje parapatelar interno sobre cicatriz previa. Se realiza osteotomía de la tuberosidad anterior de la tibia (TAT). Se retiran el espaciador y placa previos. Se realizan osteotomías en tibia proximal y fémur distal respectivamente. Luego se prueba la estabilidad de los componentes en flexo-extensión de manera satisfactoria por lo que se cementan los implantes definitivos en dos tiempos.
Se repara la TAT con cerclaje de alambre. Se coloca drenaje hemosuctor subfascia y finalmente se cierra por planos.
- RESULTADOS
El paciente comienza la rehabilitación de la articulación con movilización desde el primer día. Se realizan ejercicios isométricos, haciendo hincapié en flexión y extensión de rodilla, junto con fortalecimiento del cuádriceps y tendones perirotulianos.
Al 3er día se le otorga carga axial con ayuda de un andador para comenzar la deambulación. Se le enseñan ejercicios para el manejo normal intradomiciliario.
Se realizan curaciones diarias para el correcto manejo de la herida, que estuvo expuesta horas intraoperatoriamente, manejando el cuidado de las partes blandas además de la parte ósea.
Al 4to día postoperatorio se otorga el alta hospitalaria.
Seguimiento postoperatorio
1er mes, camina con ayuda de andador.
3er mes, camina con ayuda de bastón, sin dolor.
6to mes, logra una flexión de 120º y extensión de 5º.
- DISCUSIÓN
Las endoprótesis son el método de elección para la reconstrucción luego de las resecciones oncológicas. Los avances en los materiales y diseños permitieron expandir las indicaciones a enfermedades no neoplásicas. Su montaje intraoperatorio simple y rápido, y su estabilidad mecánica inmediata permiten una rehabilitación y una recuperación funcional tempranas. Sin embargo, la tasa de fallas es elevada, aunque distinta de la de las enfermedades oncológicas.9
La preservación del miembro en cirugía oncológica, es la premisa inicial y un gran desafío para el cirujano ortopedista. Las megaprótesis fueron ganando terreno en su uso durante las últimas tres décadas y es en la actualidad una de las principales opciones para la reconstrucción posterior a resecciones masivas de huesos largos
El uso de megaprótesis es un desafío. El abordaje de estos pacientes es complejo, debido a las cicatrices previas, la fibrosis y hasta la distorsión de los puntos de referencia estándar para determinar la alineación axial y rotacional2. Las desventajas del procedimiento incluyen el alto costo, la necesidad de resecar el lado opuesto de la articulación que puede ser normal, opciones de revisión limitadas y la dificultad en la reinserción del tendón rotuliano5.
El índice de infección de la endoprótesis informado en la literatura varía del 5% al 40%.7
Las infecciones peri protésicas representan una complicación catastrófica para la viabilidad del miembro, el cual puede finalizar con la amputación si no se trata de forma precoz y adecuada (ningún paciente de la serie fue amputado al momento de la redacción del manuscrito). Los factores de riesgo que predisponen a dicha complicación son: tiempos prolongados de cirugía, déficit nutricionales, inmunocompromiso grave durante quimioterapia y radioterapia, mala calidad de partes blandas y otras comorbilidades como diabetes mellitus
Es importante en casos de fracturas de fémur distal con déficit óseo importante, fracturas periprotésicas, pseudoartrosis, séptica o aséptica, la calidad de vida y factores de riesgo propios del paciente, junto a su nivel de cumplimiento deben tenerse en cuenta a la hora de optar por este tipo de prótesis.8
- CONCLUSIÓN
Las megaprótesis pueden suplantar la deficiencia ósea de cualquier grado, similar a la resección tumoral. Los escenarios no oncológicos y metastásicos se asocian a mayor complejidad y peores resultados. La inestabilidad articular y la infección protésica son una potencial complicación frecuente en este tipo de reconstrucciones.
Sin embargo, en nuestro caso generó una rodilla indolora y bien alineada, con un rango de movimiento funcional. Fue bien tolerada, permitiendo una deambulación y regreso a las actividades de la vida diaria temprana.
|
[Tabla 1] Sistema de score NUSS (Non-Union Scoring System) |
||||
|
Sistema de Score de Pseudoartrosis |
||||
|
Hueso |
|
Score |
Máx. Score |
|
|
Calidad del hueso |
Buena |
0 |
|
|
|
Moderada (ej.: levemente osteoporótico) |
1 |
|
||
|
Mala (ej.: severa osteoporosis o pérdida ósea) |
2 |
|
||
|
Muy mala (ej.: necrótica, avascular o séptica) |
3 |
3 |
||
|
Lesión primaria – Expuesta o no expuesta |
No expuesta |
0 |
|
|
|
Expuesta Grado I |
1 |
|
||
|
Expuesta Grado II – III A |
3 |
|
||
|
Expuesta Grado III B - C |
5 |
5 |
||
|
Número de cirugías previas en este mismo hueso |
Ninguna |
1 |
|
|
|
<2 |
2 |
|
||
|
<4 |
3 |
|
||
|
>4 |
4 |
4 |
||
|
Invasividad de cirugías previas |
Mínimamente invasiva (ej.: percutánea, tornillos, clavijas, etc.) |
0 |
|
|
|
Fijación interna intramedular (clavo endomedular) |
1 |
|
||
|
Fijación interna extramedular (placas) |
2 |
|
||
|
Cualquier osteosíntesis que requiera injerto óseo |
3 |
3 |
||
|
Estabilidad de cirugía previa |
Adecuada |
0 |
|
|
|
Inadecuada |
1 |
1 |
||
|
Clasificación de Weber y Cech |
Hipertrófica |
1 |
|
|
|
Oligotrófica |
3 |
|
||
|
Atrófica |
5 |
5 |
||
|
Alineamiento |
Alineamiento anatómico |
0 |
|
|
|
Alineamiento no anatómico |
1 |
1 |
||
|
Defecto óseo - Gap |
0,5 – 1 cm |
2 |
|
|
|
1 – 3 cm |
3 |
|
||
|
> 3 cm |
5 |
5 |
||
|
|
|
|
||
|
Partes blandas |
|
|
|
|
|
Estado |
Intacto |
0 |
|
|
|
Cirugía previa sin incidentes, cicatrices menores. |
2 |
|
||
|
Tratamiento previo de defectos de partes blandas (ej.: pérdida de piel, colgajo local, incisiones múltiples, síndrome compartimental). |
3 |
|
||
|
Tratamiento complejo previo de defectos de partes blandas (ej.: colgajo libre) |
4 |
|
||
|
Vascularidad deficiente: ausencia de pulsos distales, deficiente relleno capilar, insuficiencia venosa. |
5 |
|
||
|
Presencia de lesión / defecto actual de la piel (ej.: úlcera, fístula, exposición ósea o de placas). |
6 |
6 |
||
|
El paciente |
|
|
|
|
|
Grado de ASA |
1 o 2 |
0 |
|
|
|
3 o 4 |
1 |
|
||
|
Diabetes |
No |
0 |
|
|
|
Sí – bien controlada (HbA1 <10) |
1 |
|
||
|
Sí – mal controlada (HbA1 >10) |
2 |
2 |
||
|
Laboratorio (FBC, ESR, CRP) |
FBC: WCC >12 |
1 |
|
|
|
ESR >20 |
1 |
|
||
|
CRP >20 |
1 |
3 |
||
|
Estado de infección clínica |
Sin infección |
0 |
|
|
|
Previamente infectado o con sospecha de infección |
1 |
|
|
|
|
Séptico |
4 |
4 |
|
|
|
Drogas |
Esteroideos |
1 |
|
|
|
AINES |
1 |
2 |
|
|
|
Fumador |
No |
0 |
|
|
|
Sí |
5 |
5 |
|
|
Bibliografía
- Vaishya, R., Singh, AP., Hasija, R. Treatment of resistant nonunion of supracondylar fractures femur by megaprosthesis. Knee Surg Sports Traumatol Arthrosc (2011) 19:1137–1140. DOI: 10.1007/s00167-011-1416-1
- Calori GM., Colombo M., Malagoli E., Mazzola S., Bucci M., Mazza E. Megaprosthesis in post-traumatic and periprosthetic large bone defects: Issues to consider. Injury. 2014 Dec;45 Suppl 6:S105-10. DOI: 10.1016/j.injury.2014.10.032
- Calori GM, Phillips M, Jeetle S, Tagliabue L, Giannoudis PV. Classification of non-union: need for a new scoring system? Injury 2008;39(S2): S59–63. DOI: 10.1016/S0020-1383(08)70016-0
- Calori GM, Albisetti W, Agus A, Iori SL, Tagliabue L. Risk factors contributing to fracture non-unions. Injury 2007;38(S2):S11–8. DOI: 10.1016/s0020-1383(07)80004-0
- Jassim, S.S., McNamara, I., Hopgood, P. Distal femoral replacement in periprosthetic fracture around total knee arthroplasty. Injury, Int. J. Care Injured 45 (2014) 550-553. DOI: 10.1016/j.injury.2013.10.032
- Molenaers, B., Arnout, N., Bellemans, J. Complex total knee arthroplasty using resection prostheses at mid-term follow-up. The knee 19 (2012) 550-554. DOI: 10.1016/j.knee.2011.08.005
- Biau D, Faure F, Katsahian S, Jeanrot C, Tomeno B, Anract P. Survival of total knee replacement with a megaprosthesis after bone tumor resection. J Bone Joint Surg Am 2006; 88:1285-93. DOI: 10.2106/JBJS.E.00553
- Pala E, Trovarelli G, Calabrò T, Angelini A, Abati CN, Ruggieri P. Survival of modern knee tumor megaprostheses: failures, functional results, and a comparative statistical analysis. Clin Orthop Relat Res 2015; 473:891-9. DOI: 10.1007/s11999-014-3699-2
- Jorge, F. D., Varaona, J. M., Prado , L., Tálamo , F., & Pérez Cortés, P. (2023). Uso de endoprótesis para el tratamiento de enfermedades no neoplásicas de la rodilla. Revista De La Asociación Argentina De Ortopedia Y Traumatología, 88(5), 466-477. https://doi.org/10.15417/issn.1852-7434.2023.88.5.1678
